関節リウマチ (RA: Rheumatoid arthritis)
関節リウマチとは
関節リウマチは持続性の滑膜炎により関節破壊を生じる炎症性の自己免疫疾患です。女性に4倍多く、30−50歳代に好発します。持続性の関節炎は軟骨・骨を破壊し、関節機能の低下と生活の質(QOL)の低下をもたらします。慢性的に持続する炎症・ステロイド・免疫抑制療法などにより、心血管系合併症や感染症などの合併症のため、平均生命が健常者よりも10年短いとされてきました。しかしこの20年で関節リウマチに対する治療はメソトレキセートの少量間欠投与の確立、生物学的製剤の開発、豊富な臨床研究によって飛躍的な進歩を遂げています。それに伴い治療目標も、臨床的寛解とそれに引き続く長期的な関節破壊阻止と身体機能維持となってきました。
Window of opportunity“機会の窓”とは
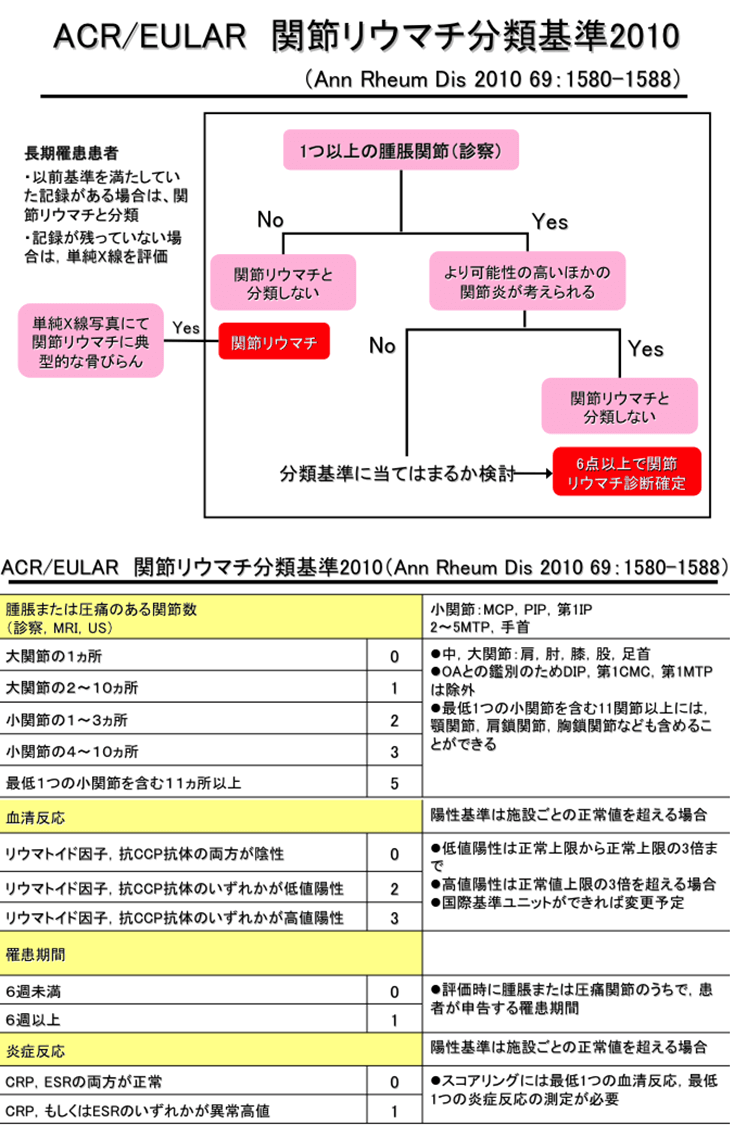
目的を達成するために逃してはならない絶好のチャンスの期間のことを言います。関節リウマチの治療では、治療機会を逃すことなく早期に治療することにより、寛解導入が可能となるというものです。関節リウマチは発症より数ヶ月、少なくても1−2年以内に関節破壊が進行することがわかっています。また、発症早期が薬剤の感受性が良く、治療効果が高いことも知られています。そのため、早期の的確な診断が必要となり、2010年に米国リウマチ学会(ACR)とヨーロッパリウマチ学会(EULAR)が共同で新しい関節リウマチの分類基準を作成しました。これは従来の診断基準より腫脹または圧痛関節の数を重要視したもので、罹患部位やレントゲンの変形、皮下結節などの存在が必要でなく、より早期から関節リウマチと診断できるものとなりました。診断の敷居が下がった分だけ、偽陽性出現の可能性があること、診療する医師に他の炎症性関節疾患との鑑別診断と画像診断の能力が求められています。
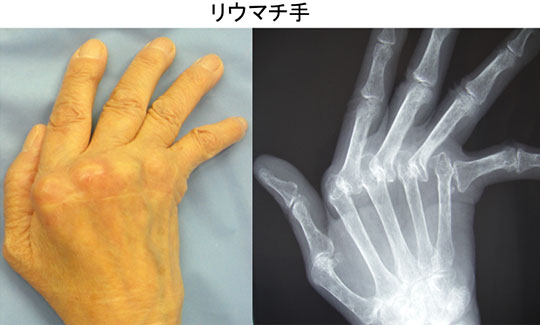
Window of opportunityを逃したリウマチ手変形
Treat to target (T2T) “目標達成に向けた治療”
治療目標を設定し、厳密な疾患管理が関節リウマチの治療において将来の関節破壊を防止するために極めて重要であることがわかっています。2008年に欧米のリウマチ専門医と患者が集まり、臨床的寛解を治療目標として、4つの基本的考え方と10の推奨される治療目標が発表されました。臨床的寛解に向けて厳密に薬物治療を行い、その効果について評価・見直しをする。治療目標に到達したら、それを“維持する”ことが重要と考えられています。
基本的な考え方
- 関節リウマチの治療は、患者とリウマチ医の合意に基づいて行われるべきである
- 関節リウマチの主要な治療ゴールは、症状のコントロール、関節破壊などの構造的変化の抑制、身体機能の正常化、社会活動への参加を通じて、患者の長期的QOLを最大限まで改善することである
- 炎症を取り除くことが、治療ゴールを達成するために最も重要である
- 疾患活動性の評価とそれに基づく治療の適正化による「目標達成に向けた治療(Treat to Target; T2T)」は、関節リウマチのアウトカム改善に最も効果的である
リコメンデーション
- 関節リウマチ治療の目標はまず臨床的寛解を達成ことである
- 臨床的寛解とは、疾患活動性による臨床症状・徴候が消失した状態と定義する
- 寛解を明確な治療目標とすべきであるが、現時点では、進行した患者や長期罹患患者は、低疾患活動性が当面の目標となり得る
- 治療目標が達成されるまで、薬物治療は少なくとも3ヵ月ごとに見直すべきである
- 疾患活動性の評価は、中~高疾患活動性の患者では毎月、低疾患活動性または寛解が維持されている患者では3~6ヵ月ごとに、定期的に実施し記録しなければならない
- 日常診療における治療方針の決定には関節所見を含む総合的疾患活動性指標を用いて評価する必要がある
- 治療方針の決定には、総合的疾患活動性の評価に加えて関節破壊などの構造的変化及び身体機能障害もあわせて考慮すべきである
- 設定した治療目標は、疾病の全経過を通じて維持すべきである
- 疾患活動性指標の選択や治療目標値の設定には、合併症、患者要因、薬剤関連リスクなどを考慮する
- 患者は、リウマチ医の指導のもとに、「目標達成に向けた治療(T2T)」について適切に説明を受けるべきである
診断と治療のポイント
関節リウマチ患者に対応する医師は問診や身体所見を十分に取らず、直ちに血液検査やレントゲン検査などで診断する傾向があります。しかし、最も重要な診察は関節触診や腫脹関節に対するエコー所見などで他の関節疾患と鑑別することです。関節疾患に最も精通している診療科は整形外科です。関節痛や関節腫脹があればまず整形外科の受診をお勧めします。治療はメトトレキセートなどの免疫抑制剤や免疫調節剤、生物学的製剤などの薬物療法が必要となります。症状の改善であれば短期投与でステロイド剤の内服や関節内注入も有効です。いずれの薬剤も合併症の危険もあり、全身精査をしてリスクを評価します。治療効果に対して1−3ヶ月間隔で評価をして、治療法の見直しをします。ただ漫然と薬物療法を継続するものではありません。専門医の診断・治療が必要な疾患と考えられています。
参考文献
- Van Doornum S, McColl G, Wicks IP. Accelerated atherosclerosis: an extraarticular feature of rheumatoid arthritis? Arthritis Rheum. 2002 Apr;46(4):862-73.
- Gonzalez A, Maradit Kremers H, Crowson CS, Nicola PJ, Davis JM 3rd, Therneau TM, Roger VL, Gabriel SE. The widening mortality gap between rheumatoid arthritis patients and the general population. Arthritis Rheum. 2007 Nov;56(11):3583-7.
- Fuchs HA, Kaye JJ, Callahan LF, Nance EP, Pincus T. Evidence of significant radiographic damage in rheumatoid arthritis within the first 2 years of disease. J Rheumatol. 1989 May;16(5):585-91.
- 竹内 勤, 金子 祐子 関節リウマチにおけるTreat to Target治療戦略(解説) 日本内科学会雑誌 103巻9 Page2321-2327
脊椎関節炎 (SpA: Spondyloarthritis)
脊椎関節炎(SpA)とは
脊椎関節炎はリウマチ因子陰性の脊椎や末消関節を侵す炎症性関節疾患です。その本体は付着部炎と言われています。この疾患の主たる症状は疼痛であり、この疾患の認識がないと心因性や精神医学的疾患と誤診されることがあります。欧米では関節リウマチと並んで2大リウマチ疾患という認識が進んでいます。日本の和歌山県の住民調査でも関節リウマチと同等の有病率(0.2%)であったと報告されています。
SpAの分類
近年、早期より診断・治療介入するために体軸性SpA (体軸が主な罹患部位)と末梢性SpA (末梢が主な罹患部位)に分けて捉える考え方が提唱されています。
- 強直性脊椎炎 (AS: ankylosing spondylitis難病指定疾患):従来から典型的なSpAの病型と認識されていましたが、MRIにて早期仙腸関節炎を診断するようになり、体軸性SpAの概念が発表されました。
- 乾癬性関節炎 (PsA: psoriatic arthritis):皮膚・爪の皮膚疾患である乾癬に伴う
- 炎症性腸疾患関連関節炎 (IBD-SpA):クローン病・潰瘍性大腸炎に伴う
- 反応性関節炎 (ReA: reactive arthritis):クラミジア感染や細菌性下痢後に伴う
- 分類不能脊椎関節炎 (uSpA: undifferentiated SpA)
に分類できます。
SpAの診断
臨床的特徴
- 炎症性腰背部痛: 通常の腰痛とは異なり、安静で悪化し、運動で改善します。
40歳未満で緩徐に発症し、夜間痛を認めます。 - 下肢優位の末梢関節炎: 股関節・膝関節・足関節・足趾に左右非対称に発症します。
- 腱の付着部炎: 腱や靭帯が骨に付着する部位での炎症です。踵の骨でアキレス腱付着部や足底腱膜の付着部で生じます。
- 指趾炎: 指趾全体がソーセージの様に腫脹します。
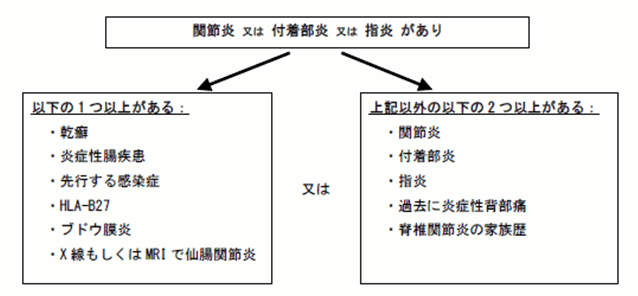
体軸性脊椎関節炎(axial SpA)の分類基準

末梢性脊椎関節炎(peripheral SpA)の分類基準
画像診断の特徴
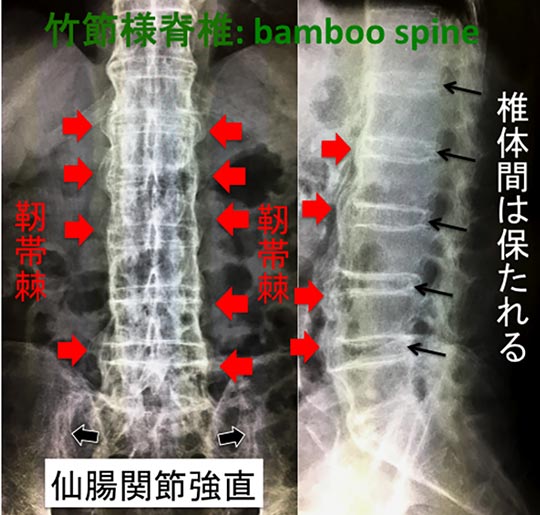
- 仙腸関節炎: Xp・CTなどで仙骨と腸骨のつなぎ目に骨硬化像関節裂隙の狭小や骨びらんを認めます。早期診断にはMRIが有用です。
- 靭帯棘: 脊椎では細く均一の骨棘が上下方向へ伸び、進行すると椎体が竹節様に強直し竹節様脊柱(bamboo spine)となります。また、小関節では関節周囲に骨びらんや骨新生が認められ、エコーなどで靭帯や腱付着部に炎症性血流亢進像を認めます。
SpAの治療
腰背部痛、付着部炎や指趾炎には非ステロイド性抗炎症剤(NSAIDs)が第一選択です。強直性脊椎炎では進行すると高度な脊椎可動域の損失が生じ、骨粗しょう症を併発すると脊椎圧迫骨折を伴います。理学療法や骨粗しょう症の治療が必要となることがあります。末梢関節炎にはサラゾスルファピリジンやメトトレキサートなどの抗リウマチ薬、抗TNF抗体製剤などが投与されます。
診断と治療のポイント
脊椎関節炎は近年注目されている疾患群ですが、未だ診断基準もなく、関節リウマチとの鑑別が困難な場合があります。診断は各医師の力量に依存することが多く、専門医の受診を勧めます。
参考文献
- Rudwaleit M, et al : The development of Assessment of Spondyloarthritis International Society classification criteriaforaxialspondyloarthritis(partI) : classification of paper patients by expert opinion including uncer- tainty appraisal. Ann Rheum Dis 68 : 770―776, 2009.
- Rudwaleit M, et al : The Assessment of Spondyloarthritis International Society classification criteria for peripheral spondyloarthritis and for spondyloarthritis in general. Ann Rheum Dis 70 : 25―31, 2011.
- 藤田豊久,井上康二,小宮靖弘,他:わが国における脊椎関節炎の有病率.日本脊椎 関節炎学会誌,2:47-52,2010.
高齢者に多いリウマチ性疾患
高齢者に多いリウマチ性疾患とは
高齢者に好発するリウマチ性疾患/慢性炎症性疾患として高齢発症関節リウマチ(EORA: elderly-onset rheumatoid arthritis)、リウマチ性多発筋痛症(PMR: polymyalgia rheumatica)、RS3PE症候群(remitting seronegative symmetrical synovitis with pitting edema)があります。前者は疾患単位としたはっきりしたentityは無く、60歳以上または65歳以上で発症した関節リウマチとしてその特徴的な症状、診断及び治療上の問題点などが報告されています。後者は高齢者に急激発症する炎症性疾患ではっきりとした自己抗体はなく、病因は不明です。これら3疾患は時に類似した症状が発症し、鑑別が難しくなります。
1)高齢発症関節リウマチ
60歳または65歳以上で発症した場合が高齢発症関節リウマチと呼ばれます。近年、関節リウマチの発症年齢は高齢化しています。高齢者は併存疾患も多く、代謝機能も低いため必ずしも積極的な薬物療法が困難で、T2T(Treat to target: 目標達成に向けた治療)は寛解ではなく低疾患活動性を目標にコントロールされることが現実的となっています。
a)臨床的特徴
急性または亜急性の経過で発症し、膝関節や肩関節などの大関節の疼痛が多く、発熱や体重減少など全身症状も強いことがあるのも特徴的です。男性の割合が多くなり、リウマイド因子(RF)や抗CCPの陽性率が低く、関節リウマチの分類基準を満たす方が少ないのも特徴です。
b)治療戦略
一般に高齢者は腎機能が低下し、しばしば薬物排泄遅延が認められます。さらに、高齢者は筋肉量が減少しているため、血清クレアチニンの上昇が軽度となり腎機能障害が過小評価されることがあります。抗リウマチ薬の中には腎排泄する薬も多く、腎機能を悪化させるものもあり、薬剤選択及び投与量は慎重に行わなければなりません。また、定期的な血液検査を行い、治療及び副作用の評価が必要です。高齢者は心血管疾患も多く、関節リウマチ患者の虚血性心疾患、心不全の死亡率は一般人口より高いと言われています。炎症性サイトカインやC R Pの上昇が虚血性心疾患のリスクが増大することがわかっており、関節リウマチの活動性を抑え、炎症の環境をコントロールすることが重要です。また、肺疾患、糖尿病、消化性潰瘍、骨粗鬆症などはステロイド投与で増悪し、認知障害があれば服薬アドヒアランス(服薬に患者様が積極的に関わり、決まった時間に決まった量を内服すること)が悪く注意が必要です。
2)リウマチ性多発筋痛症
リウマチ性多発筋痛症は高齢者に好発し、体幹、四肢近位部のこわばりと疼痛を特徴とする原因不明の炎症性疾患です。50歳以上に発症し、70歳代にピークがあり、やや女性に多い傾向にあります。炎症反応以外は特徴的な臨床検査所見が無く、低用量ステロイドが劇的に有効で、治療的診断を行わざるを得ない場合があります。
a)臨床的特徴
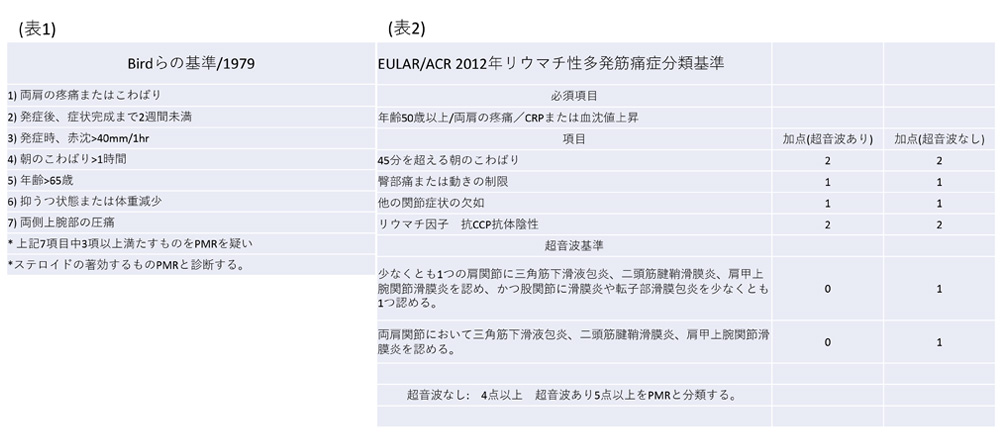
比較的急速に両肩、上腕部、腰部、大腿部を中心に疼痛、こわばりが出現し、全身症状として微熱、倦怠感、抑うつ症状もきたす場合があります。診断基準はBirdらによるもの(表1)やACR/EULARによる暫定分類基準(表2)などがありますが、いずれも特異性の高いものはなく、他の炎症反応を伴う疾患(感染症/高齢発症関節リウマチ/多発性筋炎/全身性血管炎/RS3PE症候群/腫瘍随伴症候群など)の鑑別を念頭に置くのが重要になります。また、頭痛や浅側頭動脈の蛇行/発赤/圧痛などがある場合は側頭動脈炎/巨細胞性動脈炎の合併も考える必要があります。
b)治療戦略
低用量(プレドニン: 20-15mg/日)のステロイドが劇的に奏功することから、診断基準にも治療的診断が含まれています。治療反応を見ながら減量し、最短で6ヶ月でステロイドを終了にすることを目標にします。しかし、実際には1-2年かかる場合が多い。再燃する場合も多く、5mg/日程度を維持量として継続することも多い。そのため骨粗鬆症治療の併用も重要である。
3)RS3PE症候群
RS3PE症候群という疾患名は、remitting: 軽快する、seronegative: リウマチ因子陰性、symmetrical: 対称性、synovitis with pitting edema: 手背足背の圧痕浮腫、の頭文字をとってつけられています。明確な診断/分類基準がなく、上記の特徴を満たし、他の疾患が除外できた場合に診断されます。
a)臨床的特徴
四肢抹消の対称性の圧痕性浮腫で、主に手背から前腕、足背から下腿にみられ、それは屈筋腱や伸筋腱の腱鞘滑膜炎に由来するものと考えられています。また、悪性腫瘍の初期症状としても報告されており、30-50%程度に悪性腫瘍が合併するとも言われております。他の膠原病との合併や高齢発症関節リウマチやリウマチ性多発性筋痛症との鑑別など診断が難しい疾患となっています。
b)治療戦略
低用量のステロイド薬が第一選択でリウマチ性多発筋痛症と同様になります。ステロイドの離脱は比較的難しく、PSL 5mg/日で維持される場合もあります。ステロイドの反応が悪かったりする場合は悪性腫瘍の合併を考え、検索が必要となってきます。
診断と治療のポイント
高齢化社会により、リウマチ性疾患においても高齢者を診療する機会が増加しています。高齢者では、臓器機能や代謝内分泌機能が低下しており、薬物代謝も低下して副作用が起こりやすい。また、様々な併存疾患もあり、加齢に伴う免疫機能低下によって易感染性をもたらします。さらに、運動機能も低下し、転倒や骨折を起こしやすい状態にあります。認知症も大きな問題で服薬アドヒアランスの低下を招きます。高齢者ではこのように様々な状態にあるため、速やかに診断し、フレイルに至らないように治療していくことが重要と思われます。しかし、これらの疾患に対する診断は難しく、治療的診断が多いのが現実です。治療経過中に適時検査をしながら診断が妥当であるかどうか確認しながら治療を進めていくのが良いでしょう。